
Índice Estadual de Vulnerabilidades à COVID-19
por Claudiomar Rolim[1]
(Leia essa Nota de Política Pública em PDF)
Sumário Executivo
- A pandemia de Covid-19 é a maior desde a grande gripe de 1918. Depois de Itália e Estados Unidos, o Brasil caminha para se tornar o epicentro em número de casos e mortes.
- Mesmo num cenário que já incorpora as políticas de distanciamento social adotadas no Brasil, projetado pelo modelo da Universidade de Washington, prevê 125 mil mortes até o começo de agosto.
- Em tempos normais, há notórias limitações de oferta na provisão de saúde no Brasil. Sob pandemia, há um estresse adicional ao sistema de saúde: o excesso de demanda característico de tempos normais soma-se a um pico adicional de demanda por advento da COVID-19.
- Na ausência de uma vacina, o uso de intervenções não-farmacológicas, como o distanciamento social, objetiva diminuir o número de infectados no período, para evitar sobrecarregar o sistema de saúde.
- Todos os estados brasileiros restringiram, em algum grau, a circulação de pessoas.
- Esta nota tem como objetivo ajudar na focalização de gastos e transferências no combate à COVID-19, por meio da elaboração de mapas de vulnerabilidades dos estados.
- Usando como base a metodologia aplicada pelo IPEA na elaboração do seu Atlas de Vulnerabilidade Social nos Municípios Brasileiros em 2015, foram escolhidos dez indicadores disponíveis, e confiáveis, a nível estadual. São sete do eixo econômico e três do eixo de infraestrutura médica. É construído um índice que é uma média ponderada de cada um dos indicadores.
- Os indicadores escolhidos no eixo fiscal/social são: IDH, Receita Corrente Líquida per capita, gasto em saúde per capita, porcentagem dos domicílios com mais de seis residentes, percentual de população idosa, acesso a saneamento básico e população total. No eixo da infraestrutura de saúde, consideram-se o número de UTIs, médicos e respiradores por cem mil habitantes.
- A comparação da evolução de casos de Covid-19 em estados brasileiros sofre de diversos tipos de erros de mensuração que tornam o exercício complexo. Apesar de existir correlação entre testes e casos, esta comparação apresenta grande dispersão.
- Na análise comparativa da curva de mortalidade per capita, destacam-se negativamente, além da região Norte, estados do Sudeste e parte dos estados do Nordeste; e positivamente estados do Centro-Oeste e do Sul.
- O número de casos per capita um mês antes é um forte preditor do número de mortes em determinado momento do tempo.
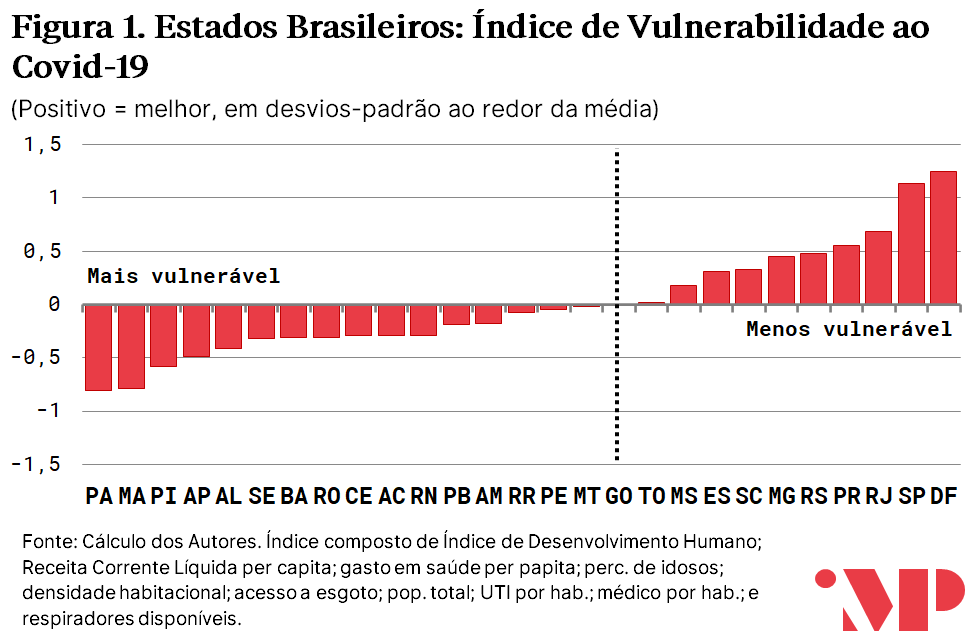
- Os estados mais bem colocados no ranking de vulnerabilidade são, em ordem decrescente: Distrito Federal, São Paulo, Rio de Janeiro, Paraná e Rio Grande do Sul. Os estados com pior colocação são: Alagoas, Amapá, Piauí, Maranhão e Pará.
- No médio prazo, observa-se uma associação entre o número de casos acumulados e o Índice de Vulnerabilidade Hospitalar. A mesma associação existe, embora em nível menor, entre o índice de vulnerabilidade hospitalar e o número de mortes per capita.
Introdução
A COVID-19 iniciou-se na cidade chinesa de Wuhan e rapidamente espalhou-se pelo globo. Ela é a maior pandemia desde a grande gripe de 1918. Depois de Itália e Estados Unidos, o Brasil se tornou um dos epicentros. Uma estratégia de mitigação de danos implica na implementação emergencial de políticas públicas.
A taxa de letalidade do COVID-19 ainda é desconhecida e mesmo uma taxa aparentemente baixa pode levar a milhões de óbitos. Estudos preliminares na cidade de Wuhan, estimaram esta taxa de letalidade em 1,4%[2].
Com o nível de letalidade estimado na China (1,4%), os níveis de infecção necessários para imunidade de rebanho indicariam um forte custo em vidas humanas. Se 70% da população brasileira for infectada, e a ela aplicarmos a taxa de letalidade de 1,4%, no longo prazo o Brasil teria dois milhões de mortos. Limitações na infraestrutura de saúde, como falta de leitos de UTI e respiradores, podem aumentar a taxa de letalidade e, por conseguinte, o número de mortos.
Esse cenário extremo (2 milhões) corresponderia, aproximadamente, a 40 vezes o número de homicídios no Brasil (50 mil)[3]. A adoção de medidas de isolamento social e o mapeamento dos recursos disponíveis para evitar o máximo de mortes possível vem, portanto, como uma resposta necessária à prevenção deste cenário extremo.
A Universidade de Washington (EUA) elaborou um modelo, já levando em consideração as políticas de distanciamento social adotadas no Brasil, que prevê 125 mil mortes até o começo de agosto.[4] Ajustando pelo fato de que a projeção de mortes não cobre todo o ano de 2020, esse número, já com intervenção, significa um múltiplo de 4,3 vezes o número cumulativo de homicídios entre janeiro-agosto de 2019.
Em tempos normais, há notórias limitações de oferta na provisão de saúde no Brasil. Mesmo sob pandemia, continua havendo demanda para provisão médica de atendimento para infartos, acidentes vasculares cerebrais, cânceres e outras enfermidades que já necessitam normalmente de UTIs.
Sob pandemia, há um estresse adicional ao sistema de saúde: o excesso de demanda característico de tempos normais soma-se a um pico adicional de demanda por advento da COVID-19. Épossível, portanto, que aqueles que necessitem de atendimento médico urgente possam falecer pela falta de leitos de UTIs, devido a ocupação de pessoas contaminadas pela COVID-19 (e vice-e-versa).
Na ausência de uma vacina, o uso de intervenções não-farmacológicas, como o distanciamento social, objetiva diminuir o número de infectados em dado momento do tempo, para evitar sobrecarregar o sistema de saúde. A estratégia implica na restrição da circulação de pessoas para evitar o contágio, esperar a imunização gradual da população e achatar a curva de necessidade de leitos hospitalares.
Há evidências de que o uso de intervenções não-farmacológicas limita também o número total de infecções. Cidades americanas que adotaram essas intervenções de forma mais ampla durante a grande gripe de 1918 retardaram o pico de infecções, tiveram menor pico de mortalidade e menor mortalidade total.[5]
Na pandemia atual, todos os estados brasileiros restringiram, em algum grau, a circulação de pessoas. Há custos e benefícios dessas medidas, o que significa que o grau de conflito político sobre elas reflete, de forma direta ou indireta, os grupos que são beneficiados e prejudicados por elas.
Baseado nas projeções de letalidade e no valor estatístico da vida, estima-se que os benefícios do distanciamento social no Brasil alcancem entre R$ 350 bilhões e R$ 640 bilhões por mês (58% a 106% do PIB)[6]. O valor estatístico da vida calcula o valor imputado por indivíduos à redução do risco de letalidade com base em preferências, como escolha de profissões menos arriscadas.
Há também custos impostos pela implementação de intervenções não-farmacológicas e pela aversão ao risco de indivíduos, que naturalmente decidem ficar em casa. Ofechamento da atividade econômica significa uma perda de salários e produção – e também de receita dos diversos níveis de governo. Numa conta aproximada, um mês sem atividade econômica significaria uma queda em 1/12 de produção ou 8,3%, o que quase coincide com a queda ocorrida no PIB chinês no primeiro trimestre de 2020, 6,8%.
Esta nota tem como objetivo ajudar na focalização de gastos e transferências no combate à COVID-19, por meio da elaboração de mapas de vulnerabilidades dos estados. Com isso, objetiva-se auxiliar na tomada de decisão referente a melhor alocação de recursos humanos e hospitalares no combate à COVID19.
Metodologia
Usando como base a metodologia aplicada pelo IPEA na elaboração do seu Atlas de Vulnerabilidade Social nos Municípios Brasileiros em 2015[7], foram escolhidos dez indicadores disponíveis, e confiáveis, a nível estadual. São sete do eixo econômico e três do eixo de infraestrutura médica.
A eles, designa-se pesos uniformes para a elaboração do mapa de vulnerabilidade. Depois, é construído um índice que é uma média ponderada de cada um dos indicadores.
i(e) = w(q)*q(e), w(q) = 1/Q
em que w(q) é o peso atribuído ao indicador q, q(e) é o índice normalizado do indicador q referente ao estado e; e i(e) é o índice composto referente ao estado e.
Os indicadores componentes do índice, bem como cada um de seus pesos, estão listados abaixo. As fontes primárias de extração de cada um estão disponíveis na tabela do apêndice A.
Eixo Fiscal/Social
- IDH Estadual
- Receita Corrente Líquida Estadual per capita
- Gasto com Saúde Estadual per capita
- Porcentagem dos lares com mais de seis pessoas por domicílio
- Percentual da população acima de 65 anos
- Acesso à coleta esgoto
- População total
Eixo Infraestrutura em Saúde
- UTIs a cada 100.000 habitantes
- Médicos a cada 100.000 habitantes
- Respiradores a cada 100.000 habitantes
Os Estados foram ranqueados segundo esses indicadores, e foram definidos pesos e pontuações. Utiliza-se uma versão normalizada de cada um dos indicadores, por meio do cálculo do z-escore[8]. Para cada componente, a forma de interpretar esse indicador é que um valor de +1 significa que o estado e está 1 desvio padrão acima da média.
O índice agregado resultante desse exercício é uma classificação relativa de estados: uma agregação de desvios dos indicadores subjacentes ao redor da média nacional. Dessa forma, temos um aspecto comparativo de quais Estados estão em situação menos desconfortável frente à pandemia e quais estão necessitando de uma atenção maior dos Governadores e do Governo Federal.
Descrição e Contextualização dos Indicadores
- Ranking dos estados por IDH: Quanto maior o índice de desenvolvimento humano do Estado, maior a renda média da população, maior o acesso à educação formal e melhor a expectativa de vida da população.
- Receita Corrente Líquida/Per Capita: Como grande parte do esforço de combate à COVID-19 está concentrado nos Estados da Federação, é importante mensurar a capacidade fiscal que cada Estado possui. Porém, o dado bruto nos diz pouco. É necessário saber o valor por habitante (per capita) para compreender a real efetividade do índice. Estados com mais arrecadação per capita podem contar com políticas mais efetivas do que estados com menor poder fiscal.
- Gasto com Saúde Per Capita: A Receita Corrente Líquida nos dá uma visão mais quantitativa do gasto, porém o Gasto com Saúde (função 10) per Capita Estadual pode nos dar uma visão mais qualitativa deste gasto. Foram somados tanto os gastos dos Estados como o de todos os municípios do respectivo Estado.
- Porcentagem dos lares com mais de seis pessoas por domicílio: A densidade habitacional está presumivelmente relacionada com o poder de alastramento da doença e inversamente relacionada à efetividade das medidas de isolamento.
- Percentual da população com mais de 65 anos: O principal grupo de risco da COVID-19 é a população idosa. Por isso, é importante mensurar a porcentagem de pessoas acima de 65 anos na população estadual.
- Acesso à coleta de esgoto: A falta de acesso a esgotos e condições inadequadas de saneamento contribuem para a diminuição da imunidade das famílias. A disposição adequada dos esgotos é essencial para a proteção da saúde pública.
- População total do Estado: Tudo mais constante, estados mais populosos necessitam de mais atenção que estados menos populosos.
- UTI/per capita: As UTIs são, no momento, as principais responsáveis pela sobrevivência ou falecimento de pessoas infectadas[9]. Quanto mais UTIs por habitantes em um Estado, maior a sua capacidade de enfrentar a pandemia.
- Médicos a cada 100.000 Habitantes: Em uma pandemia, os médicos são os principais responsáveis pelo tratamento dos infectados. Idealmente, seria importante ter dados per capita de profissionais especializados como intensivistas ou fisioterapeutas respiratórios. Contudo, a disponibilidade desses dados é muito mais limitada e menos confiável. Portanto, presume-se aqui que há uma forte correlação entre o número total de médicos e de outros profissionais de saúde.
- Respiradores por 100.000 habitantes: Os respiradores são os principais equipamentos para tratamento de pacientes com COVID19. Estados com mais respiradores tendem a ter maior poder de resposta à propagação do contágio.
Mapa de Vulnerabilidade dos Estados da Federação
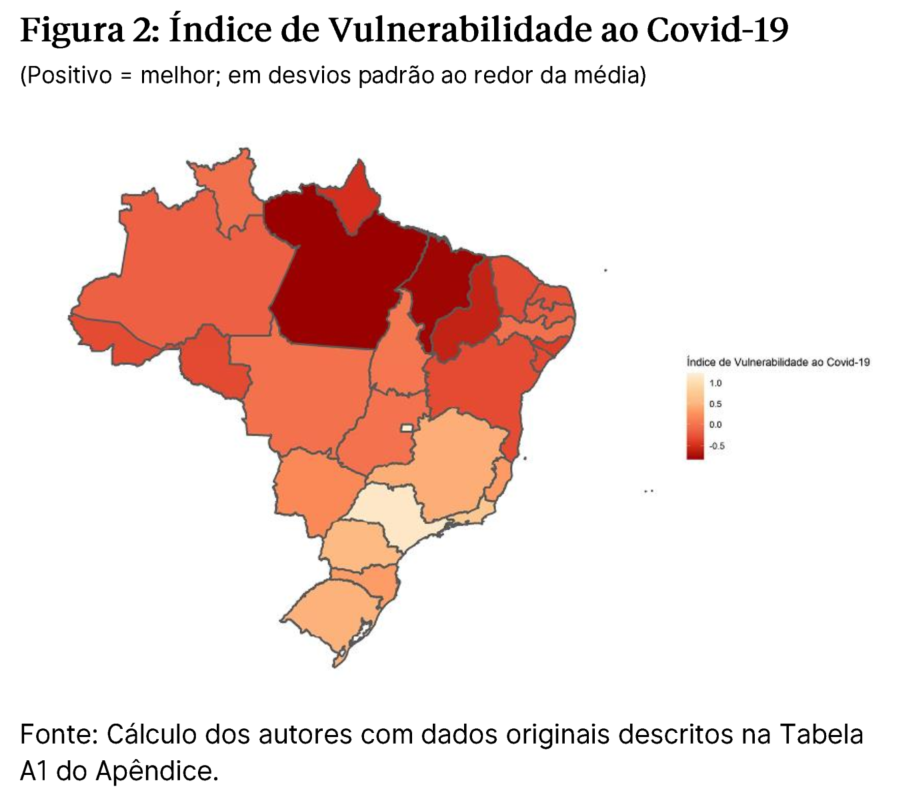
O gráfico e mapa abaixo reportam o índice composto de vulnerabilidade dos Estados no combate à Covid-19. Conforme descrito acima, o índice de vulnerabilidade à Covid-19 agrega indicadores sócio-fiscais e hospitalares que são relacionados ao combate da epidemia.
Os índices foram normalizados de modo que estados acima da média têm índices positivos e estados abaixo da média têm índices negativos. A unidade do índice é desvios-padrão ponderados.
No gráfico e mapa abaixo, considera-se apenas os indicadores de saúde fiscal e de desenvolvimento social dos Estados. Neles, é possível observar as tendências de indicadores estruturais de vulnerabilidade na implementação de políticas públicas de saúde. Indicadores sócio-fiscais tentam aproximar a capacidade dos governos estaduais de responder a choques externos ao sistema de saúde.
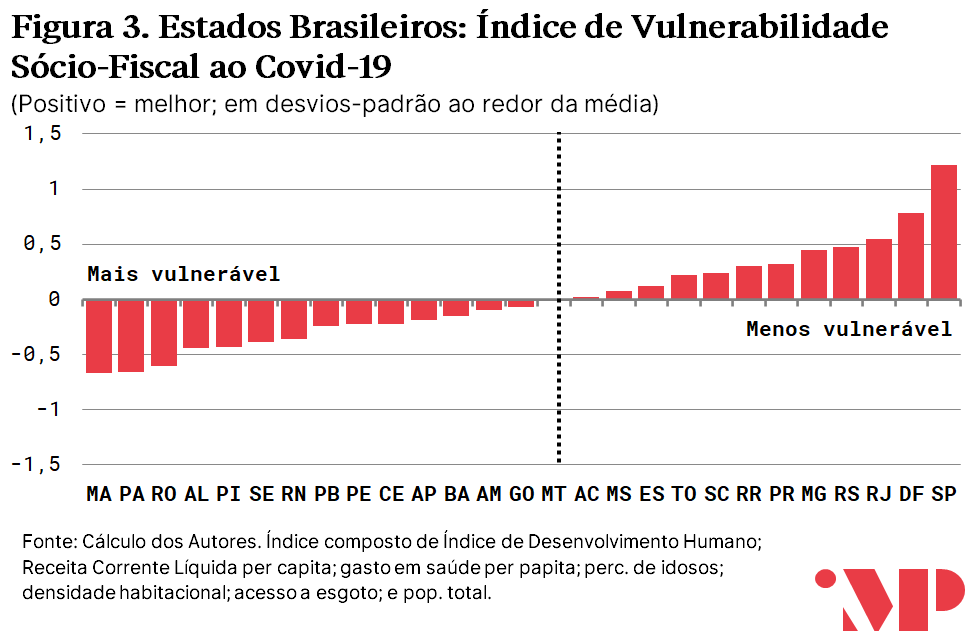
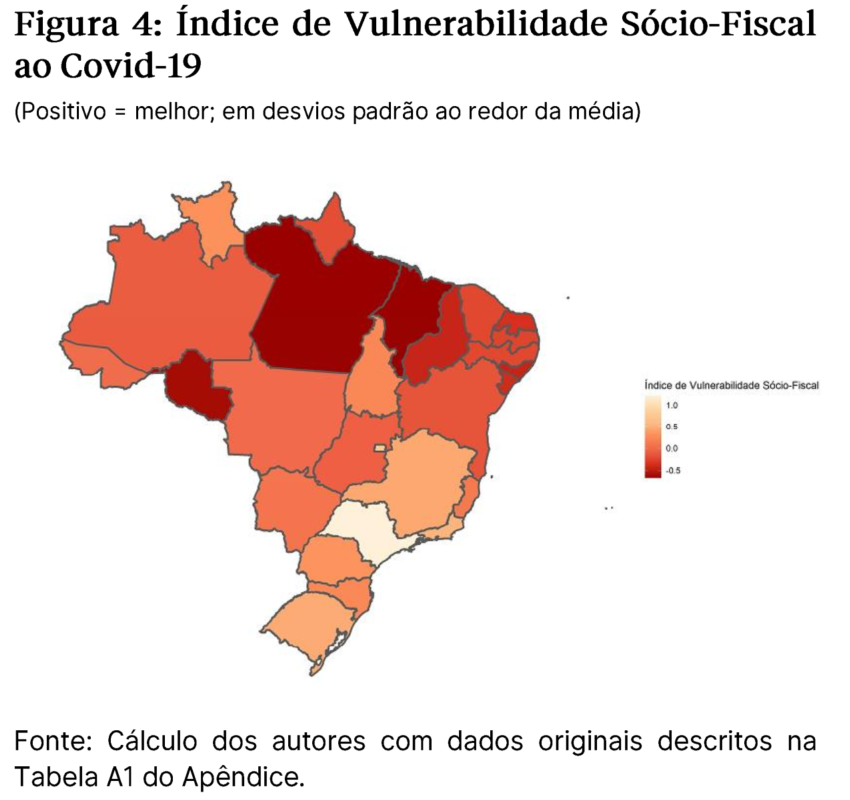
Por último, exibe-se abaixo exclusivamente os indicadores de vulnerabilidade hospitalar, que incluem os componentes de leitos de UTI pública por habitante, número de médicos por habitante e número de respiradores por habitante. Espera-se que esses indicadores sejam mais diretamente relacionados à intensidade da resposta de combate à epidemia, uma vez que neles se quantifica o estoque de capacidades do sistema público de saúde.
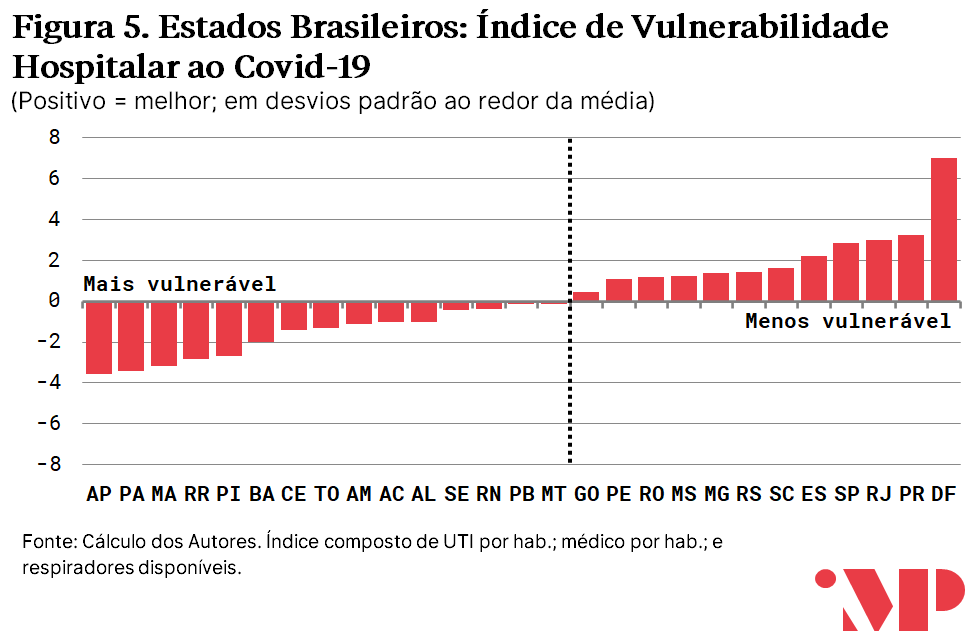
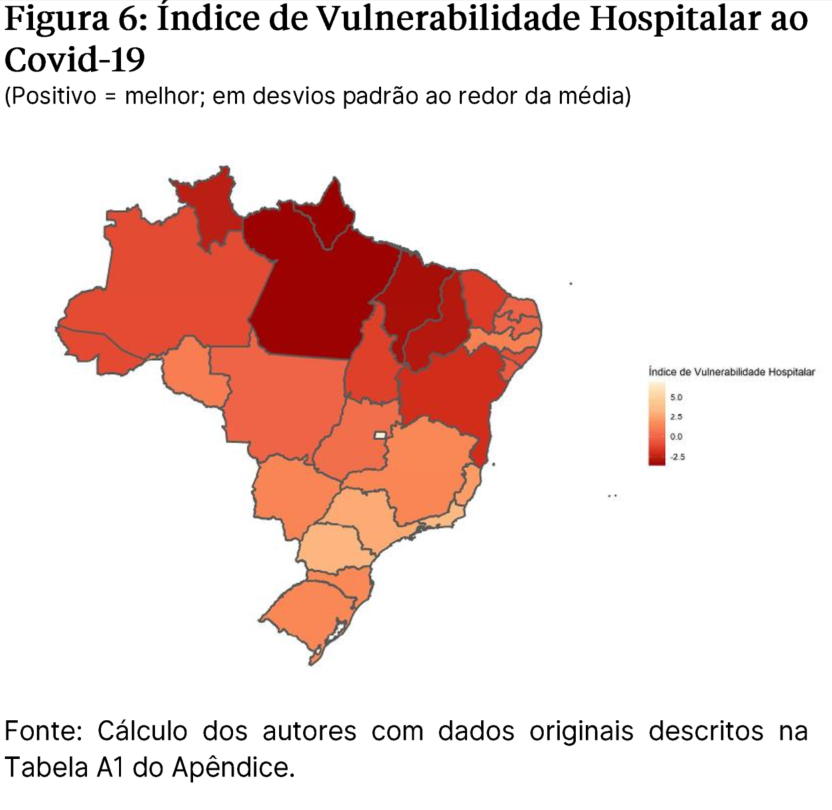
Tendências de casos, mortalidade em distintos estados e a relação com os índices de vulnerabilidade
A comparação da evolução de casos de Covid-19 em estados brasileiros sofre de diversos tipos de erros de mensuração que tornam o exercício complexo. Se tais erros de mensuração fossem aleatórios e idênticos em distintos estados, a comparação de dados, ainda que imperfeitos, seria mais simples. Os erros de classificação e mensuração, contudo, são sistemáticos e podem diferir entre estados.
O mais simples erro de mensuração é a subnotificação. Se determinado estado provê mais testes per capita que outro com um número idêntico de casos reais, tudo o mais constante, o estado com mais testes vai ter mais casos notificados.
Há uma relação positiva entre número de testes per capita e número de casos per capita entre estados brasileiros. Assumindo que a efetividade dos testes é similar entre estados, isso sugere que, para níveis similares de testes, há estados com níveis de infecção de fato muito maiores do que outros.
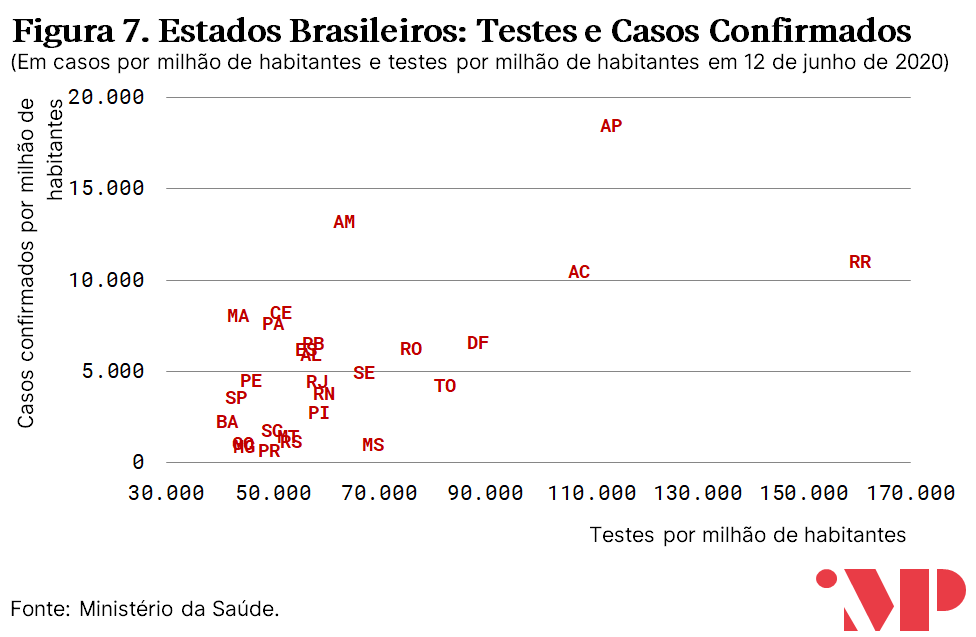
Destacam-se negativamente, em particular, os estados do Amazonas, Ceará, Pará e Maranhão. Apesar de terem níveis de testes per capita similares à maioria dos estados brasileiros, o número de casos notificados é muito maior.
Na comparação da evolução de casos notificados em distintos estados, e consideradas as ressalvas feitas acima, observa-se também grande dispersão no número de casos reportados. Parao mesmo número de dias transcorridos desde a epidemia atingir um caso por milhão de habitantes, o número de casos reportados em alguns estados é até dez vezes maior do que outros.
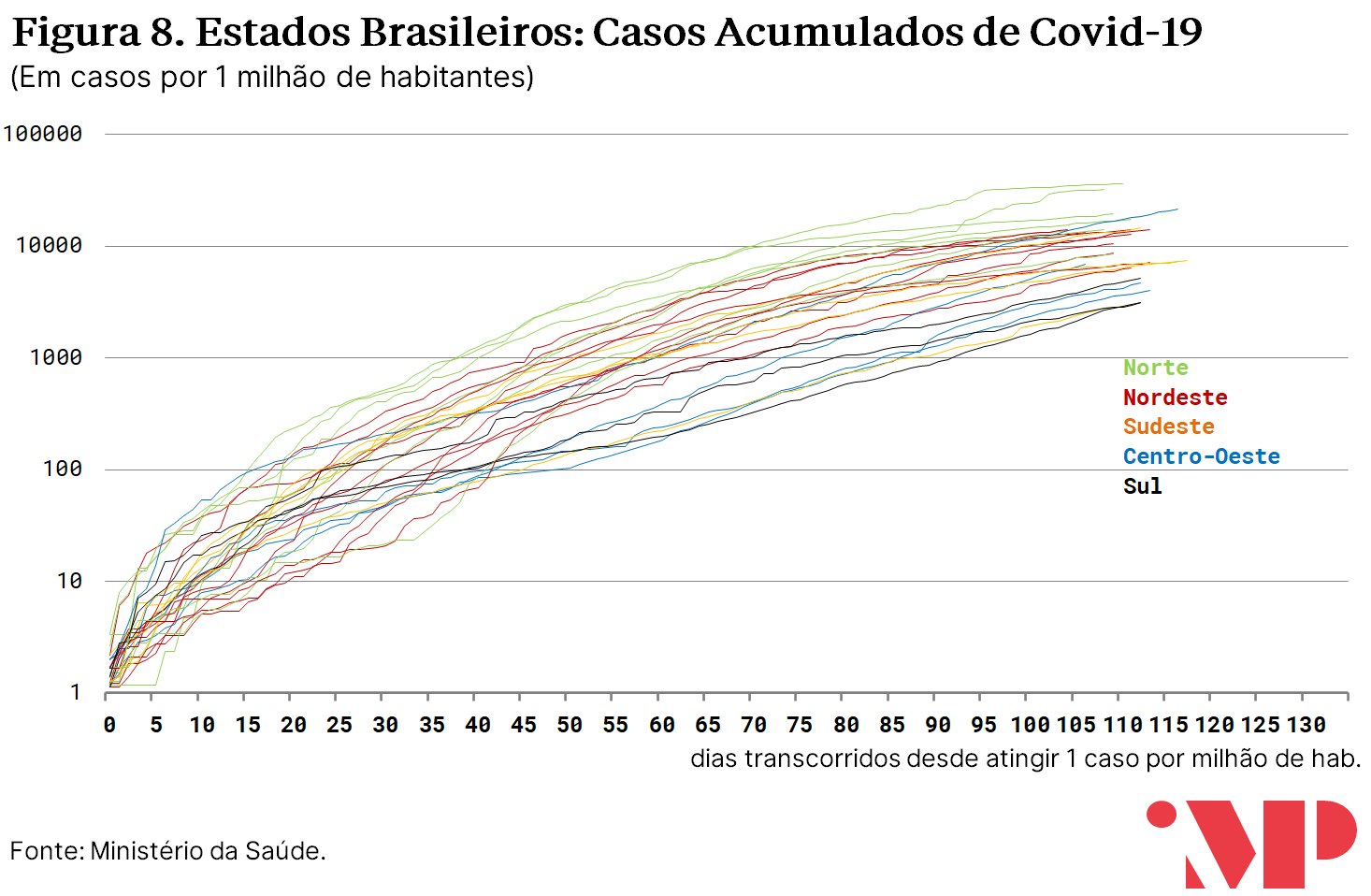
Destaca-se negativamente na análise da curva de infecções notificadas a região Norte. Para o mesmo número de dias transcorridos desde a epidemia atingir um caso por milhão de habitantes, o número de casos reportados nos estados da região Norte é mais de dez vezes mais alto do que nos estados com menos infecções.
Esse padrão se torna mais claro ao observar-se a dimensão transversal para qualquer ponto fixo no tempo. O gráfico abaixo exibe o número de casos por milhão de habitantes nos distintos estados exatamente 100 dias após o número de casos atingir 1 caso por milhão de habitantes.
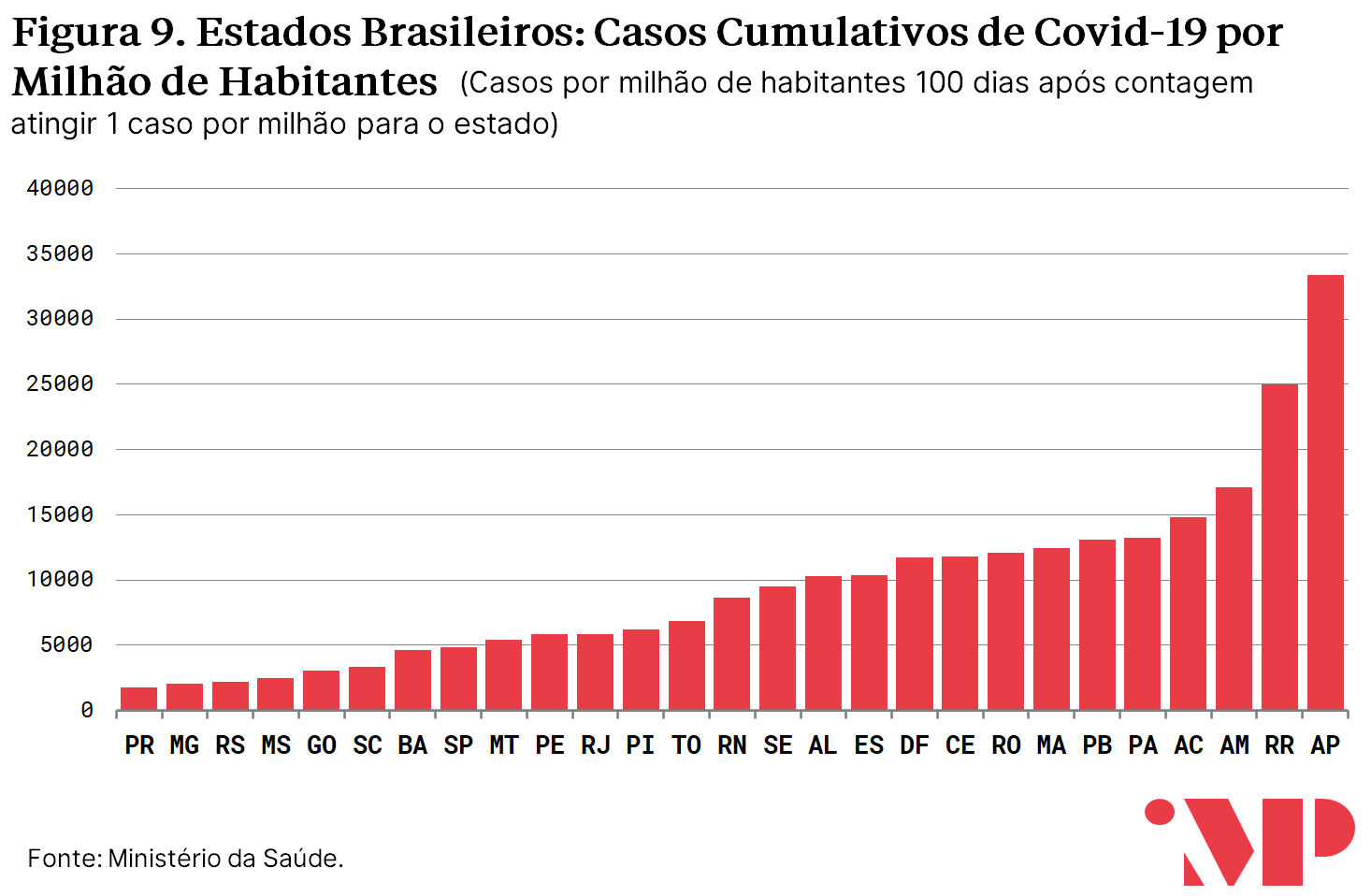
O problema de subnotificação tende a ser menor no número de mortes do que em relação ao número de casos. Isso ocorre porque os casos de hospitalizações seguidas de mortes são acompanhados por profissionais da saúde que devem avaliar a causa da morte para emissão de atestado de óbito.
Contudo, a comparação entre a evolução do número de mortes em estados, assim como entre a evolução no número de casos, deve ser tomada com algum ceticismo. É possível que haja diferenças sistemáticas na política de saúde nos sistemas públicos estaduais que alterem o percentual de mortos corretamente classificados como vitimados pela doença.
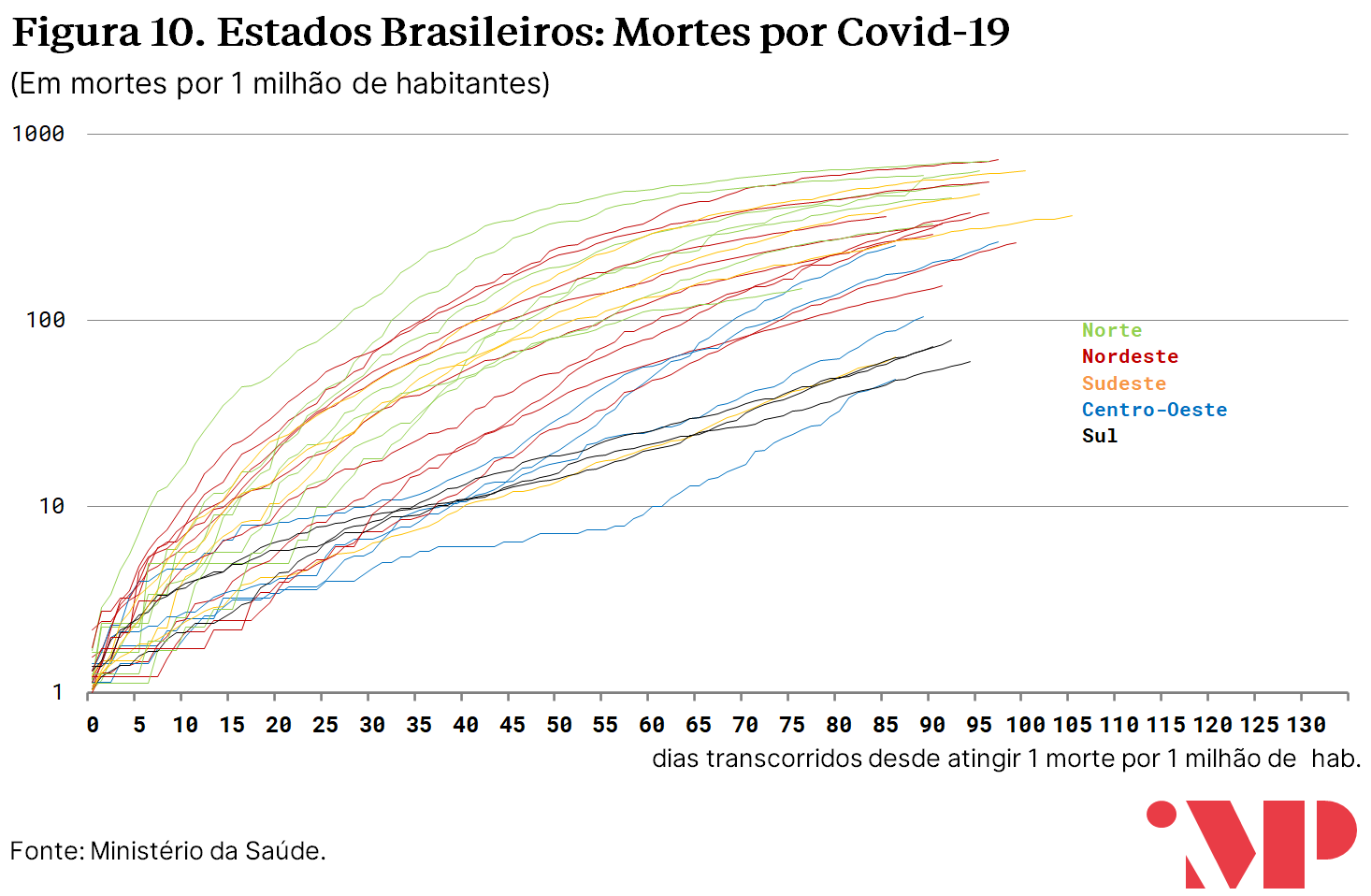
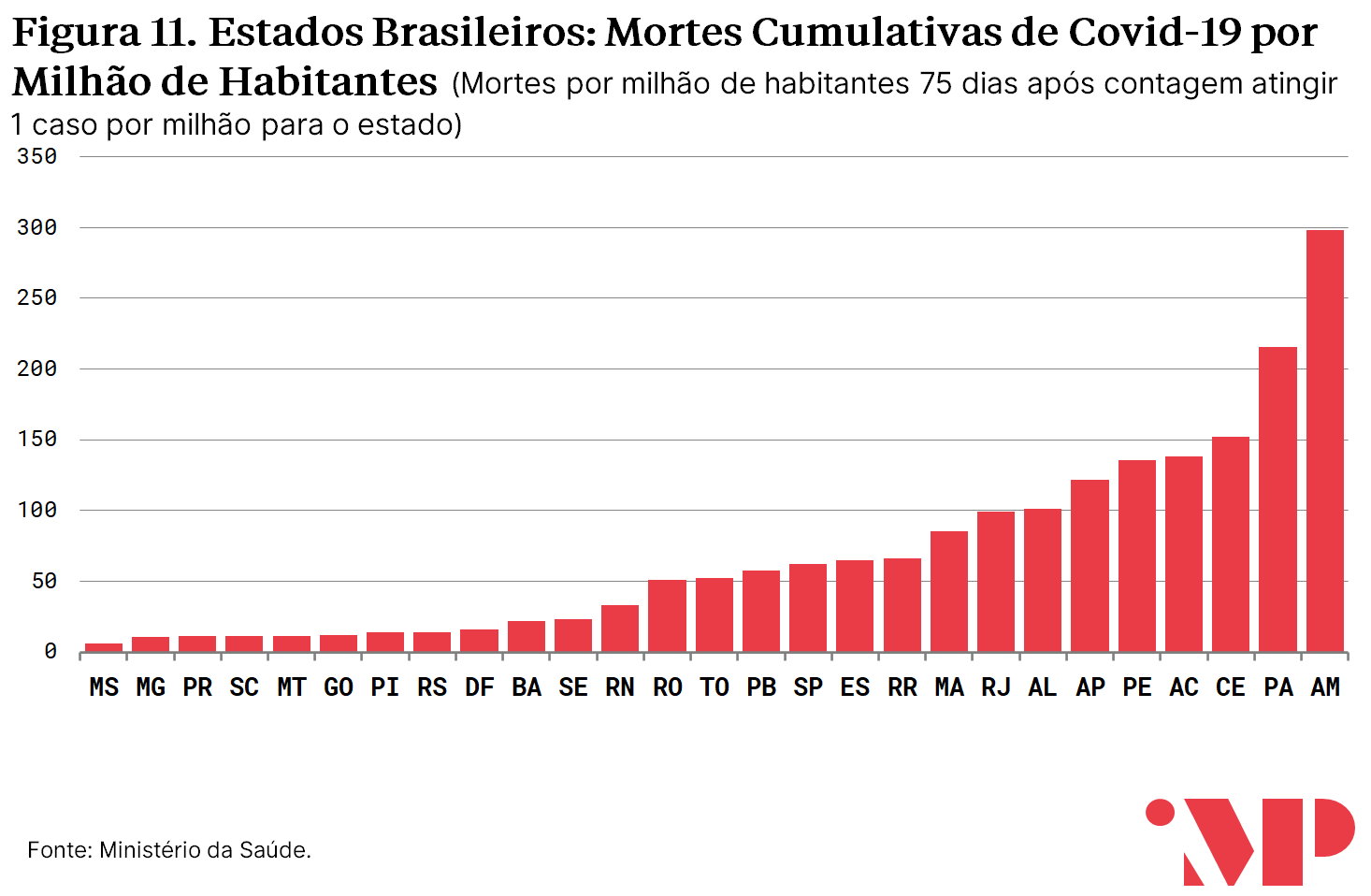
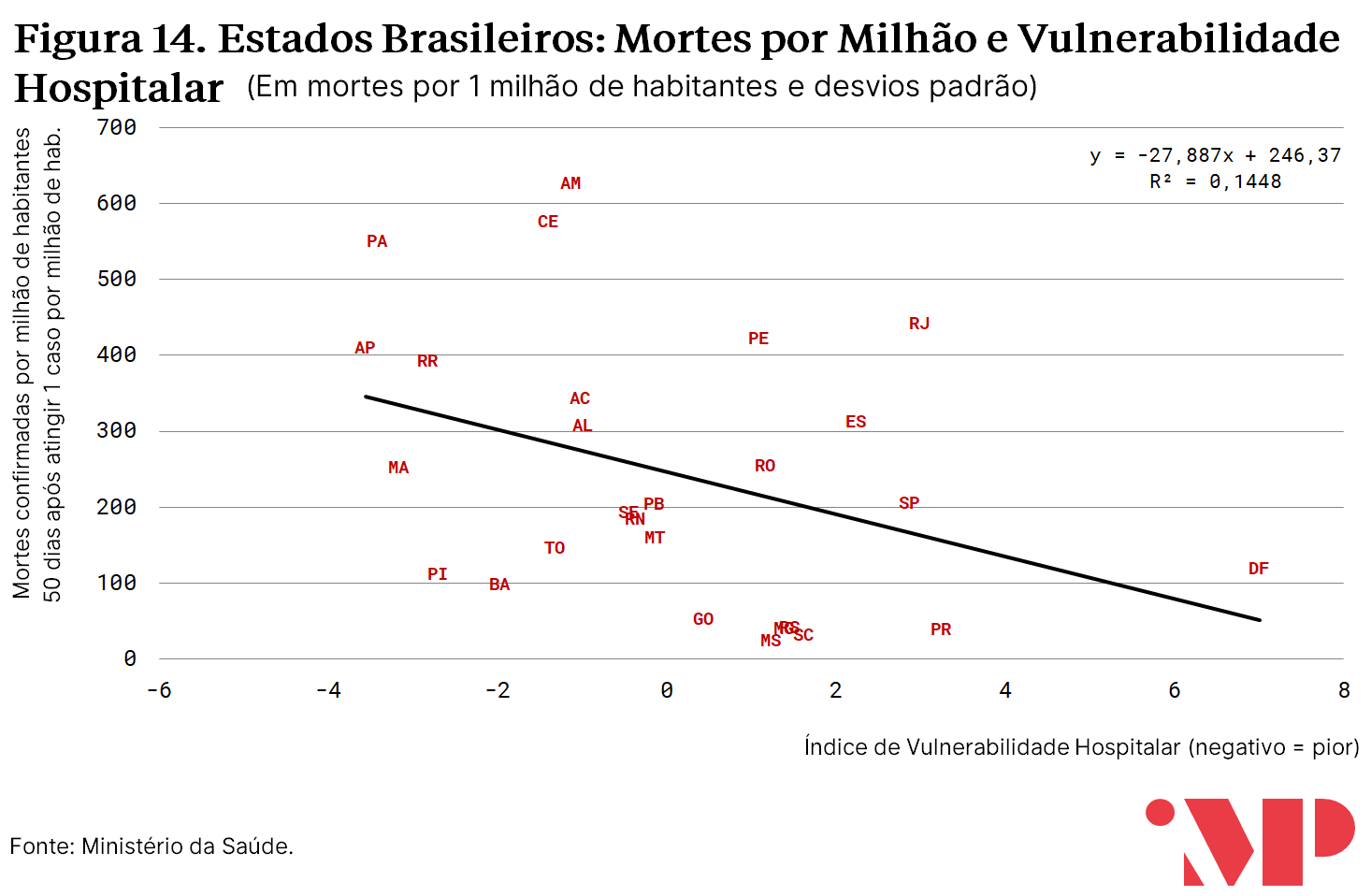
Na análise comparativa da curva de mortalidade per capita, destacam-se negativamente, além da região Norte, estados do Sudeste e parte dos estados do Nordeste; e positivamente estados do Centro-Oeste e do Sul. Essa conclusão é mantida mesmo quando utilizada outra metodologia e calculadas as mortes em excesso[10].
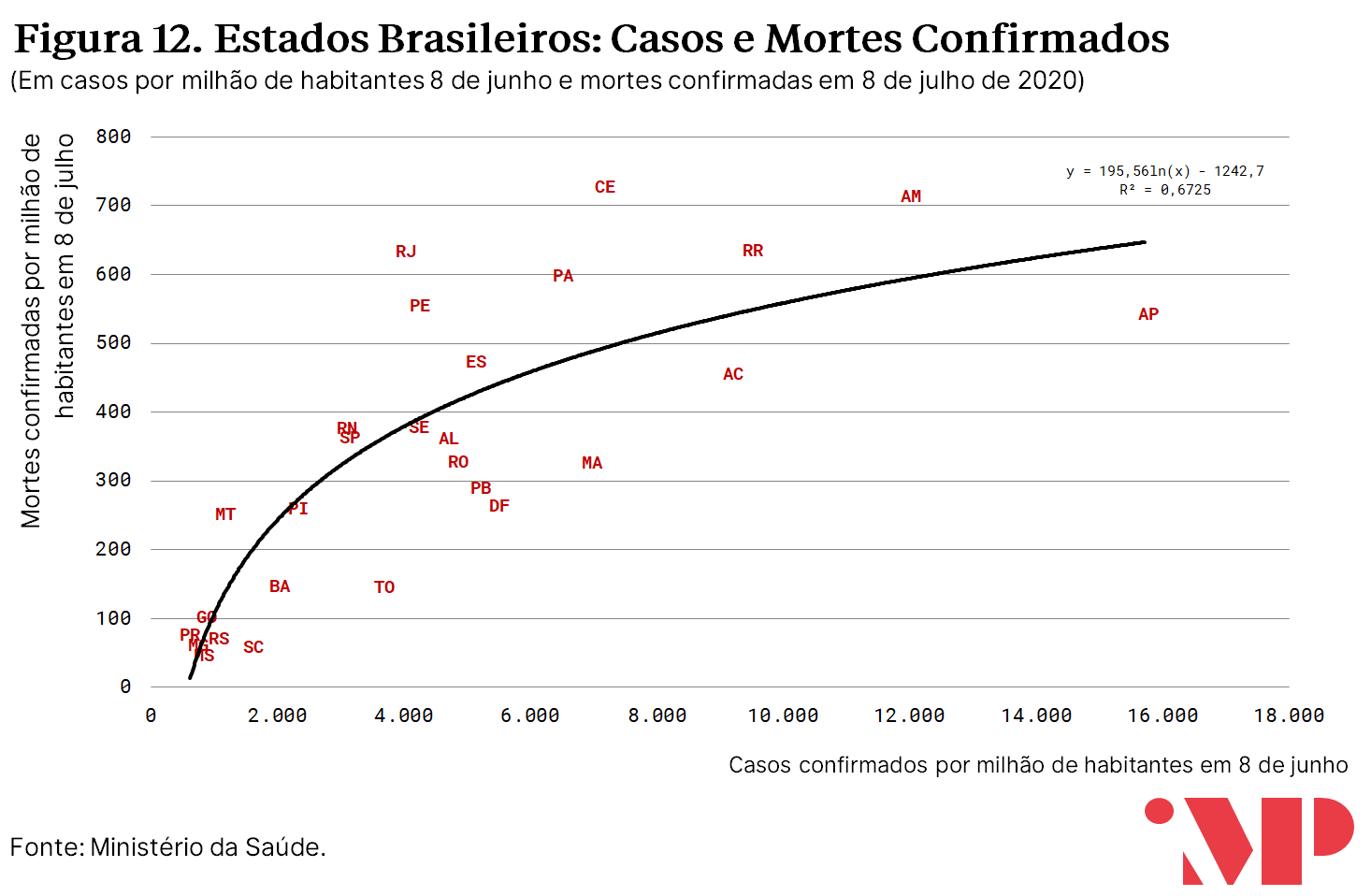
um forte preditor do número de mortes em determinado momento do tempo é o número de casos per capita um mês antes. Embora essa relação seja esperada, dado que uma fração de infectados tende a morrer, é necessário considerar, contudo, que essa correlação pode ser decorrente de erros de mensuração sistemáticos que afetam tanto a notificação de casos quanto a notificação de mortes nos estados.
No médio prazo, observa-se uma associação entre o número de casos acumulados e o Índice de Vulnerabilidade Hospitalar calculado na seção anterior. Aqueles estados com maior vulnerabilidade hospitalar são os que observam o maior número de casos per capita.
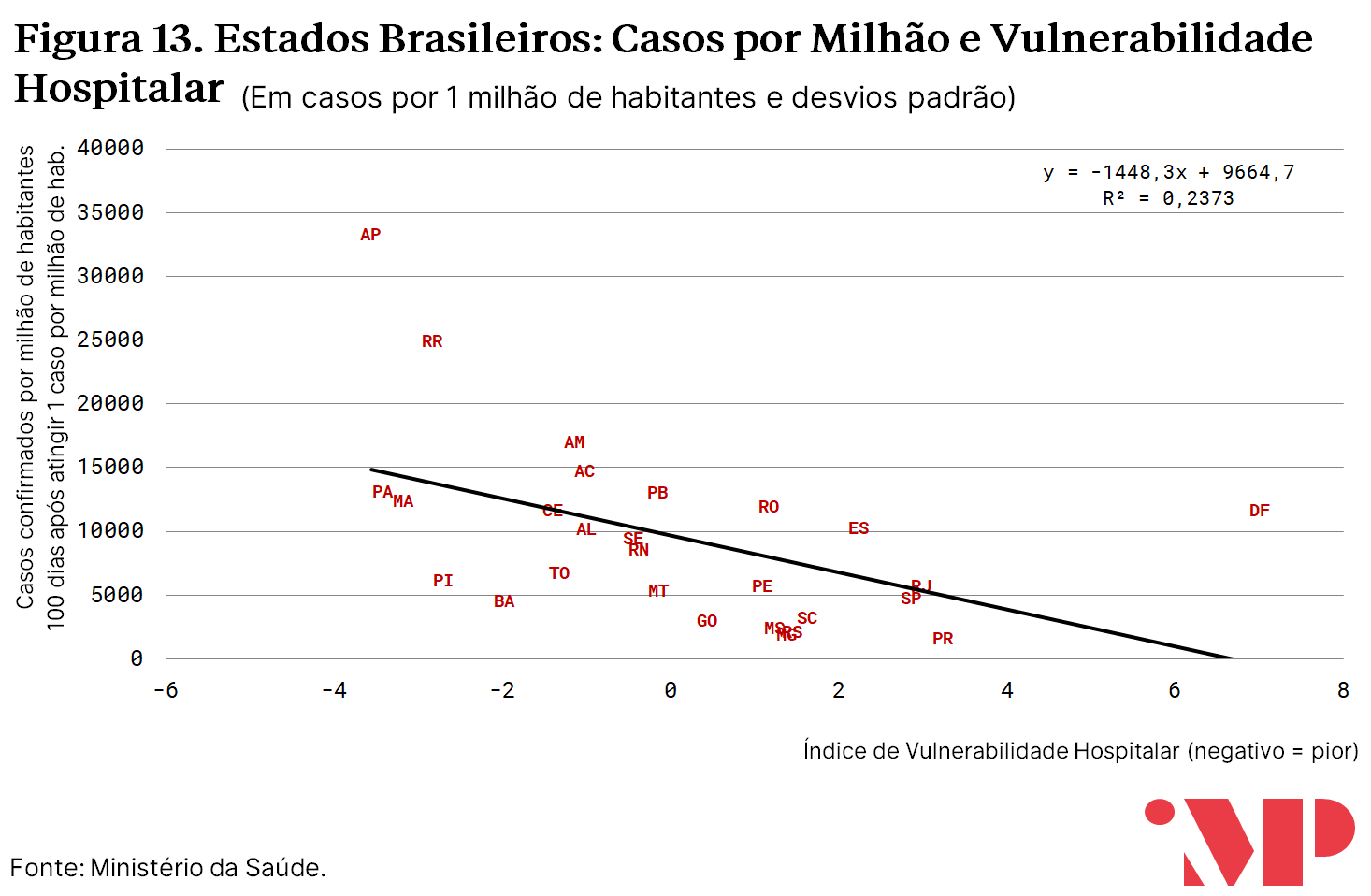
A mesma associação existe, embora em nível menor, entre o Índice de Vulnerabilidade Hospitalar e o número de mortes per capita. A redução na associação pode decorrer de vários fatores, como variáveis omissas que influenciam mortalidade em nível maior que infecção (e.g. estrutura etária). Outro fator que pode influenciar essas divergências é o fato de que, como ilustrado pela Figura 12, há uma defasagem na associação entre o número acumulado de mortes e o número acumulado de casos.
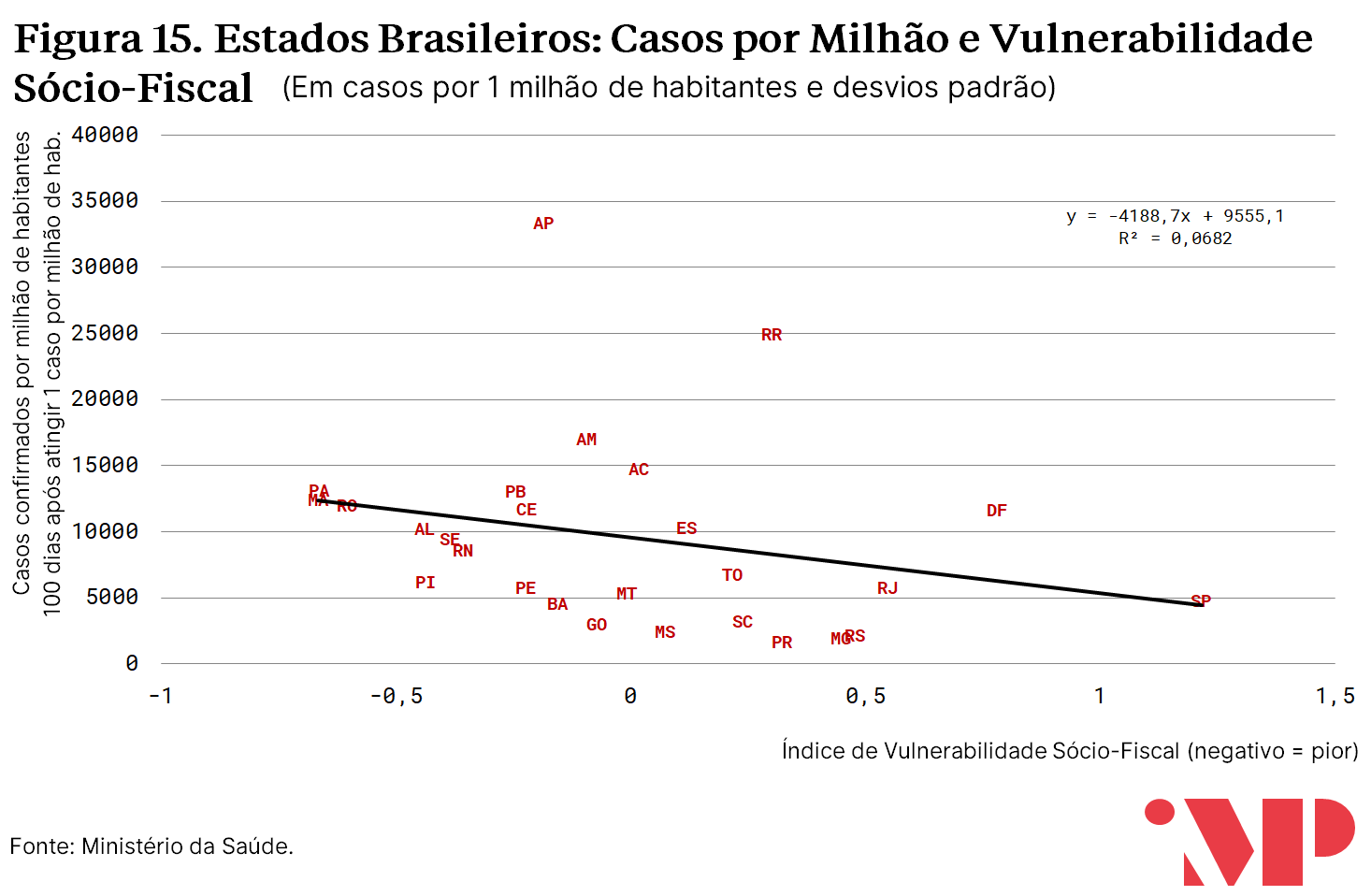
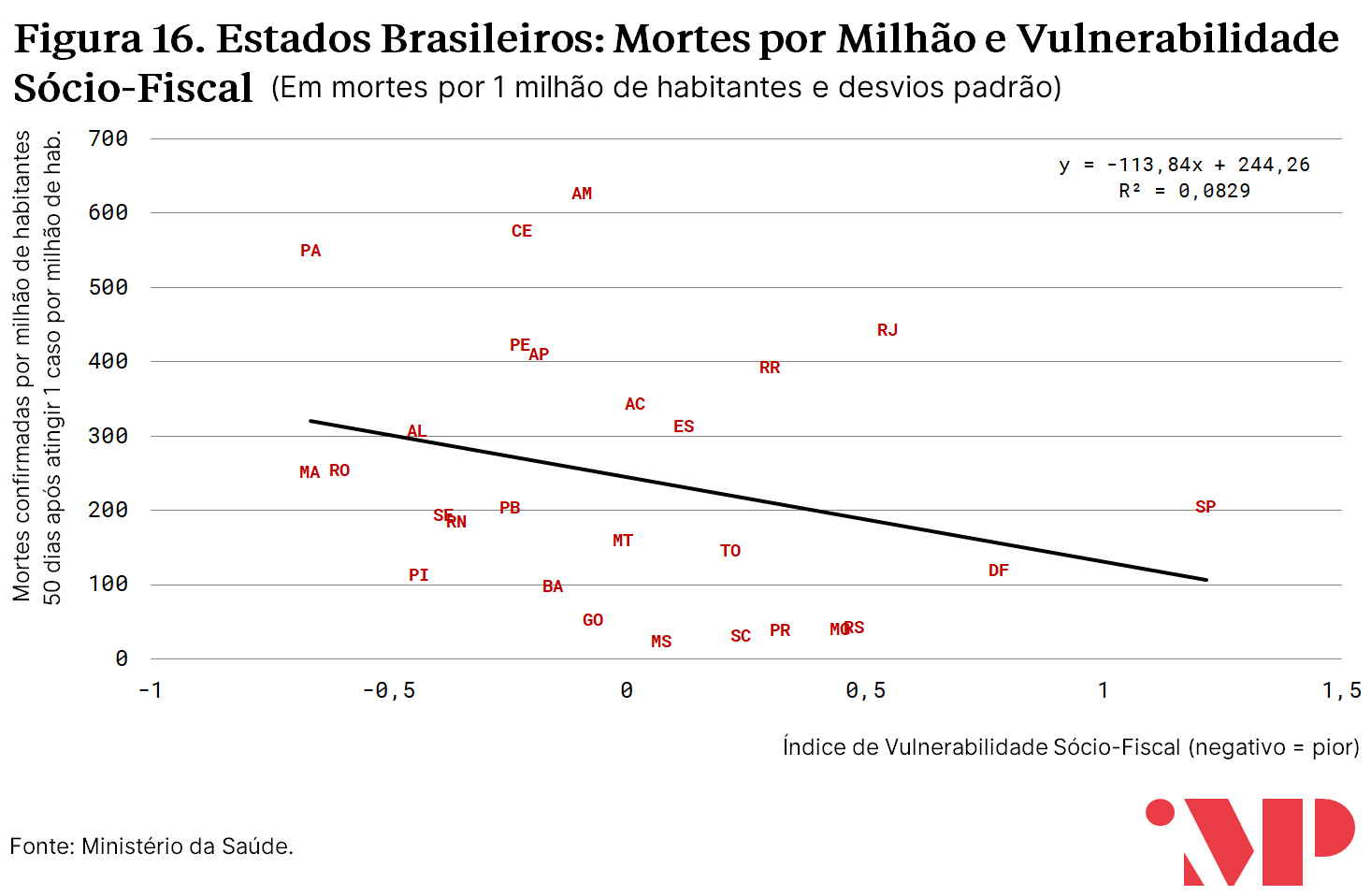
Já a associação com o Índice de Vulnerabilidade Sócio-Fiscal (renda, gastos públicos, endividamento, demografia etc.), embora exista, é menor do que no caso do índice que mede vulnerabilidades hospitalares. Essa diferença parece sugerir que, na ordem de definição de prioridades para transferências sociais, os gestores públicos devem focalizar aquelas regiões com maiores vulnerabilidades na ponta do atendimento.
Conclusão
A pandemia de Covid-19 é um evento sem paralelo em mais de 100 anos, com um potencial de letalidade que varia entre as centenas de milhares e alguns milhões. Neste sentido, cabe ao Estado brasileiro um considerável esforço de coordenação para minimizar tanto o número de mortes quando o impacto econômico da pandemia.
Este trabalho busca contribuir no debate por meio da elaboração de um índice estadual de vulnerabilidade, compreendendo sete indicadores socio-fiscais e três referentes à infraestrutura hospitalar estadual. O índice de vulnerabilidade hospitalar apresenta correlação com o número de casos até o momento. Dado o impacto do número de casos hoje no número de mortes a médio prazo, espera-se que a correlação da vulnerabilidade hospitalar com a letalidade estadual fique mais evidente com o tempo.
A situação dos estados do Norte e Nordeste nos índices elaborados sugerem que tais regiões devem ser vistas com especial atenção pelas políticas públicas. Em relação aos estados do Sul e Centro-Oeste, a contenção da pandemia até o momento se combina com uma menor vulnerabilidade à Covid-19, indicando uma posição privilegiada destes estados em relação ao resto da federação.
A subnotificação de casos e mortes se apresenta como um grave obstáculo tanto para a análise em questão como para a própria contenção da pandemia. Este é, sem dúvida, um ponto fundamental no qual o país precisa avançar no combate à Covid-19.
Agradecimentos
Agradeço a Carlos Góes pelo trabalho de edição técnica, a Pedro Menezes, Diego Cardoso e Luan Sperandio pela atenciosa revisão e aos comentários de toda a equipe do Instituto Mercado Popular.
Apêndice
Tabela A1. Fontes dos Dados Originais
| Índice | Atualização | Fonte |
| Índice de Desenvolvimento Humano | 2017 | PDNU |
| Receita Corrente Líquida Estadual per capita | 2018 | SICONFI |
| Gasto total de saúde per capita | 2018 | SICONFI |
| Porcentagem de população com mais de 65 anos na população total | 2018 | PNAD |
| Porcentagem de domicílios com mais de seis habitantes em relação ao total de domicílios | 2018 | PNAD |
| Porcentagem de domicílios com acesso à Rede geral ou fossa ligada à rede | 2018 | PNAD |
| População total do Estado | 2018 | SICONFI |
| Quantidades de mortos por COVID19 a cada 100.000 habitantes | 16/06/2020 | Ministério da Saúde |
| Quantidade de UTIs a cada 100.000 habitantes | 16/06/2020 | Ministério da Saúde |
| Quantitade de Testes a cada 1.000 habitantes | 16/06/2020 | Ministério da Saúde |
| Divisão entre total mortos & casos confirmados para fins de mensuração de subnotificação | 16/06/2020 | Ministério da Saúde |
| Quantidade de Médicos a cada 100.000 habitantes | 2018 | AMB |
| Quantidade de casos confirmados per capita | 16/06/2020 | Ministério da Saúde |
| Porcentagem da população obedecendo a quarentena | 31/05/2020 | InLoco |
| Quantidade de respiradores a cada 100.000 habitantes | fev/20 | Ministério da Saúde |
Fonte: elaboração do autor.
[1] Claudiomar Rolim Filho é professor de economia e coordenador do grupo de estudos em Data Science do IDP, EPPGG do Ministério da Economia (atuando como pesquisador no IPEA) e mestre em Economia (UnB).
[2] Wu, J.T., Leung, K., Bushman, M. et al. Estimating clinical severity of COVID-19 from the transmission dynamics in Wuhan, China. Nat Med 26, 506–510 (2020). https://doi.org/10.1038/s41591-020-0822-7
[3] Ver dados do SIM/DATASUS e Relatórios Anuais do Fórum Nacional da Segurança Pública.
[4] Disponível em: https://covid19.healthdata.org/brazil
[5] Markel H, Lipman HB, Navarro JA, et al. Nonpharmaceutical Interventions Implemented by US Cities During the 1918-1919 Influenza Pandemic. JAMA. 2007;298(6):644–654. doi:10.1001/jama.298.6.644
[6] Ver: Cardoso, Diego S. and Dahis, Ricardo, Value of a Statistical Life Under Large Mortality Risk Change: Theory and an Application to COVID-19 (May 12, 2020), com resumo disponível no site do Instituto Mercado Popular.
[7] IPEA (2015). Atlas de Vulnerabilidade Social nos Municípios Brasileiros. Disponível no site do IPEA.
[8] O z-escore é a padronização dos indicadores como desvios ao redor da média dos indicadores. Especificamente, se q(e) é valor observador para o indicador q no estado e, o valor normalizado pelo z-escore é q*(e) = [q(e) – q*]/dp(q), em que q* é a média do indicador q e dp(q) é seu desvio padrão.
[9] Moreira, R. (2020). COVID-19: unidades de terapia intensiva, ventiladores mecânicos e perfis latentes de mortalidade associados à letalidade no Brasil. Cad. Saúde Pública vol.36 no.5 Rio de Janeiro 2020 Epub May 18, 2020. https://doi.org/10.1590/0102-311×00080020
[10] Ver Thomas Fujiwara (2020). Estimating Excess Deaths due to Covid-19 in Brazil using the Cartorios Data. Mimeo.