A Saúde nos Estados Unidos: de 1776 até 1968
Nenhuma política pública é independente do momento histórico e cultural em que se encontra o país na qual ela é implementada. No que toca a ideia do estado de bem-estar social, essa situação não seria diferente. O mesmo é válido para a questão do projeto e desenho das políticas públicas de saúde de um país. É possível ver uma correlação muito grande entre a evolução de sistemas de saúde (ou a criação de novos modelos) e a situação política/econômica e social em cada localidade.
No caso do Brasil, vimos o surgimento do SUS quando da promulgação da nova constituição em 1988 em um momento em que os políticos brasileiros estavam encantados com a social democracia européia — desde aquela época já falida — e tentavam expandir todos os direitos positivos como uma contra-medida aos anos de regime militar. O mesmo se dá quando se teve surgimento da CLT, um conjunto de leis de inspiração fascista baseado na Carta del Lavoro de Mussolini, que ocorreu durante a presidência de Getúlio Vargas.
Internacionalmente, tomemos como exemplo o National Health Service britânico, que foi implementado no pós-Segunda Guerra mundial, quando o país se encontrava em comoção nacional devido às causalidades do conflito — espírito este refletido em um maior sentimento de “união” e sacrifício pelos compatriotas.
Nos Estados Unidos, vimos um fenômeno parecido com o surgimento do sistema de seguridade social (Social Security) durante a presidência do também proto-fascista Franklin Delano Roosevelt. Já os maiores programas de welfare state foram implementados durante o governo de Lyndon B. Johnson — amplamente influenciado pelos movimentos de esquerda da década de 1960 e a New Left –, num conjunto de medidas chamado de Great Society.
Seguindo essa lógica, numa época de desilusão com as liberdades individuais e a suposta falta de atuação do governo em áreas como o setor financeiro, o Obamacare foi proposto e aprovado em 2010. Junto a ele, um pacote de regulamentações do setor financeiro também foi passado, num processo de expansão do controle do governo sobre o setor bancário. Ambas medidas só foram possíveis por causa dos resultados da crise de 2007-2009.
Assim, fazendo um estudo de alguns eventos históricos, é possível entender como se organizaram os diversos sistemas de saúde americanos a partir da década de 1940 — época das primeiras grandes intervenções estatais no setor. Este é o objetivo deste artigo, o primeiro de uma série, em conjunto com o podcast deste Mercado, lançado em março de 2017.
Para tanto, vou dividir a história americana em 7 períodos:
- Independência até a Guerra Civil;
- Reconstrução até o New Deal;
- New Deal e seus filhotes (bastardos);
- Anos 50 e 60;
- Anos 70 e 80;
- Anos 90 e 2000;
- 2010 até o presente.
Essa divisão foi feita a fim de se ressaltarem fenômenos históricos presentes em cada período e que efetivamente levaram a uma mudança no cenário de políticas públicas nos Estados Unidos, por isso os intervalos temporais são distintos. Muitos presidentes serão citados por nome e se você, leitor, quiser mais informações sobre eles, recomendo fortemente a leitura de suas biografias. A seguir, nesse artigo, falarei um pouco sobre os quatro primeiros períodos históricos.
1776 até a Guerra Civil Americana
Após proclamação da independência e a guerra contra o Reino Unido, os Estados Unidos adotaram um sistema legal chamado Artigos da Confederação, que esteve em vigor entre 1776 e 1789 — ano de adoção da Constituição Federal válida até hoje. Durante esses treze anos, cada Estado funcionava praticamente como uma República totalmente independente, unida em uma aliança comercial e de defesa (algo como uma combinação da Zona de Livre Comércio Européia e a parte Européia da OTAN). Inexistia a figura de um presidente e, consequentemente, o Congresso era o único órgão de “arbitragem” em nível federal. Nesse ambiente, com uma intervenção federal a nível estadual praticamente mínima, não é de se assustar que o sistema de saúde fosse praticamente todo privado, com nenhuma imposição por parte do governo federal.
Posteriormente, com a aprovação, ratificação e adoção da Constituição Federal em 1789, pouca coisa mudou. Estados continuavam livres para escolher como implementar suas políticas de saúde, regular a atuação profissional, fornecer (ou não) a formação que desejassem e estabelecer critérios de preços e oferta de serviços.
Esse sistema de liberdade e subsidiariedade se manteve por quase noventa anos entre a independência e a Guerra Civil Americana (1861-65). O foco do cuidado médico estava nas cidades e mesmo os governos estaduais pouco intervinham, por dois motivos simples:
- Entendimento de que saúde é um direito positivo que não estaria de acordo com a constituição americana — e com aquela de praticamente todos os entes da federação (característica cultural);
- Falta de recursos para intervenções no setor de saúde: a arrecadação estadual era normalmente limitada a impostos sobre consumo ou tarifas, dificultando programas de larga escala de transferência de renda como o caso de um sistema de saúde estatal. Além disso, como os EUA ainda eram um país relativamente pobre, não havia disponibilidade de recursos para se tentar uma um projeto grande de engenharia social como o desenho de um programa estatal de saúde.
Todavia, a fim de compensar os serviços prestados durante o período da Guerra de Independência, as unidades da federação, condados e cidades eram responsáveis pelo pagamento do cuidado médico dos veteranos. Além disso, os antigos soldados recebiam uma pensão do governo federal. Pode-se dizer que esse sistema de pagamento dos cuidados de saúde para ex-militares foi o embrião daquilo que hoje está consolidado na Veterans Administration e no Department of Veterans Affairs. Ainda nos anos 1800, o governo federal autorizou a implementação do primeiro centro de assistência domiciliar — casa de repouso — e médica para veteranos, que abriu suas portas na década de 1830.
Pós-Guerra Civil até o New Deal
Posteriormente à Guerra Civil, várias casas de apoio aos veteranos foram abertas nos diversos Estados da federação. Elas funcionavam como clínicas, asilos ou centros de apoio para viúvas e órfãos dos militares. Além disso, houve uma expansão da atuação do governo nesse campo e uma organização dos primeiros serviços federais de saúde para os militares. No sentido burocrático, temos o estabelecimento da Veterans Administration em 1930. Esse sistema de saúde, consolidado nos anos 30, apresenta todas as características de um sistema socializado: além do financiamento e regulação serem estatais, os prédios eram propriedade do governo e os funcionários eram pessoas contratadas pelo Estado.
Por outro lado, no campo privado, existia a organização dos serviços de saúde em pequenos hospitais privados locais — existindo entre instituições filantrópicas e outras que visavam lucro. Pessoas se organizam em associações chamadas grupos de auxílio mútuo, em que os diversos membros pagavam uma mensalidade ou anuidade para receberem serviços médico-hospitalares — quase no esquema dos planos de saúde do presente –, e entidades de caridade forneciam serviços para pessoas pobres — em especial ex-escravos e seus descendentes.
Poucas regulações existiam para essa prática e com o aumento da oferta — e consequente competição — os preços foram se reduzindo inclusive a ponto de ex-escravos não precisarem mais do auxílio de entidades de caridade e conseguirem formar suas próprias associações privadas de auxílio mútuo [1]. Os avanços da medicina nas décadas anteriores iam aos poucos sendo implementados em clínicas e hospitais americanos, como os Raios-X, a vacinação e o uso de remédios antibióticos — a penicilina data de 1928, por exemplo.
Além disso, é importante também ressaltar algumas alterações no arcabouço legal americano durante esse período, em especial nove emendas à constituição:
- Emendas de número 13, 14 e 15 — aprovadas e ratificadas posteriormente à Guerra Civil — focavam no fim da escravidão e na garantia de direitos constitucionais aos negros.
- Emenda de número 16 removeu as restrições legais à implementação de um imposto federal sobre renda, permitindo que o governo federal passasse a confiscar mais dinheiro dos cidadãos e expandir em tamanho.
- Emenda de número 17 alterou o sistema de eleição para o Senado, tornando-a uma eleição por voto popular direto, ao invés de uma eleição feita nas assembléias estaduais. Com isso, senadores perderam a característica de representar a legislatura de seus Estados e passaram a ser apenas outro grupo de “representantes” da população.
- Emenda de número 18 proibiu a fabricação, venda e transporte de bebidas alcoólicas a nível nacional. Ela foi repelida pela emenda de número 21, aprovada em 1933, sendo até hoje a única emenda da Constituição a ser posteriormente repelida.
- Emenda de número 19 proibiu o governo federal e os governos estaduais a restringirem votos com base no sexo do eleitor, estendendo o voto para mulheres em vários estados da nação. A emenda não criou o direito ao voto para as mulheres, visto que ele já existia em diferentes entes da federação, apenas ampliou para todos os entes da união. Vale lembrar que até hoje as regras eleitorais, mesmo para pleitos federais, são definidas a nível estadual.
- Emenda de número 20 que adiantou as datas de posse para presidente e vice (passando de 4 de Março para 20 de Janeiro) e para o congresso (4 de Março para 3 de Janeiro). Essa emenda diminuiu o tempo “morto” entre as eleições (primeira terça-feira depois do dia 1° de Novembro) e a posse, tornando as sucessões mais rápidas e reduzindo o período em que congressistas e presidentes não reeleitos teriam controle sobre a máquina estatal.
Essas mudanças legais permitiram os futuros avanços do governo sobre o setor de saúde e os demais setores de assistência no mercado americano. O período entre 1890 e 1920 ficou conhecido como Progressive Era, em que os presidentes dos EUA começaram a subverter a constituição e abocanhar mais poderes para o governo federal. Três exemplos importantes de concentração de poder nas mãos do governo federal são: a criação da Food and Drug Administration em 1906 – que federaliza a fiscalização e a regulamentação sobre fármacos e alimentos -, a passagem e uso indiscriminado de leis antitruste — em especial o Sherman Act –, e a criação do Banco Central Americano (Federal Reserve).

O aumento de poder e das demandas dos sindicatos foi uma das constantes durante a Progressive Era, culminando numa associação com o governo federal durante o governo FDR a partir de 1933.
Outros acontecimentos marcantes nesse período foram o fortalecimento da American Medical Association (AMA), que a partir de 1910 passou a exigir novas regulamentações para o licenciamento médico. A AMA também controlou a nível estadual a consolidação (fusão) de cerca de metade das faculdades de medicina do país e determinou a redução do número de alunos por classe. Além disso, a partir de 1925, na administração Calvin Coolidge, patentes de medicamento foram autorizadas, o que permitiu o surgimento de monopólios no mercado de fármacos.
New Deal e seus filhotes (bastardos)
Em 1929 tivemos a quebra da Bolsa de Nova Iorque e o início daquela que seria chamada a Grande Depressão. O presidente americano à época, Herbert Hoover, adotou todas as medidas erradas possíveis como aumento de impostos e restrições comerciais, expandindo o tamanho do governo e agravando a crise. Em 1932, ele perdeu a eleição para um político que prometeu ainda mais dessas mesmas políticas: Franklin Delano Roosevelt (FDR), governador democrata de Nova Iorque.
As propostas de FDR viriam a ser conhecidas como o New Deal, algo que pode ser traduzido como um novo pacto entre o governo e a sociedade. O governo federal passaria a ser mais atuante e intrusivo na vida dos cidadãos, com o objetivo de “melhorar” sua qualidade de vida e supostamente preservar “suas liberdades”. Entre as medidas implementadas por FDR, temos a criação do Social Security (SS), programa similar ao INSS brasileiro, para pagar aposentadorias e auxílios para pessoas deficientes. Assim como seu primo brasileiro, este esquema de pirâmide taxa trabalhadores na ativa para pagar benefícios aos aposentados, conhecido como “sistema de partilha”. Todavia, diferentemente do cenário brasileiro, o Social Security apresenta fundos distintos para o pagamento de benefícios associados às aposentadorias e ao auxílio de deficientes. Além da criação do SS, FDR implementou um grande programa de obras federais a fim de usar o governo como fonte de empregos para a população, e foi o primeiro presidente a determinar um salário mínimo federal, em 1938.
No sistema de saúde, por incrível que pareça, FDR promoveu modificações diretas, que em sua maioria ocorreram apenas durante o período da Segunda Guerra Mundial. Ele expandiu programas de financiamento estatal de saúde com o Public Health Service Act, e criou novos benefícios na forma do Emergency Maternity and Infant Care Program, que fornecia cuidados médicos gratuitos durante o primeiro ano de vida dos filhos e, por um ano após o parto, para esposas de militares das quatro patentes mais baixas . Além destes programas, ele expandiu o auxílio para veteranos que voltaram da Guerra com alguma deficiência, em uma medida que atingiu mais de 620 mil pessoas.
Outro fator importante foi a passagem do McCarran–Ferguson Act em 1945, que permitiu ao governo federal regulamentar o mercado de seguros de saúde a partir de uma brecha na Commerce Clause da Constituição Americana. Essa lei engendrou a limitação de vendas de apólices de seguro de saúde entre Estados [2] — por causa de definições associadas à decisão da Suprema Corte no caso United States v. South-Eastern Underwriter Association –, além de eximir as seguradoras de saúde de alguns requerimentos associados à legislação antitruste.

Segunda Carta de Direitos proposta por FDR em 1944 — Todo americano tem direito a: 1. Um emprego 2. Um salário adequado e condições decentes de viver 3. Uma moradia decente 4. Cuidados médicos 5. Proteção econômica durante doença, acidente, velhice ou desemprego 6. Uma boa educação
O programa implementado por FDR de impacto mais significativo foi a G.I. Bill, ou Servicemen’s Readjustment Act, de 1944. Com ele, veteranos da Guerra teriam auxílio moradia, educação e desemprego. Essa expansão direta no sistema de transferência de renda é equivalente àquela acontecida no Reino Unido posterior à Guerra como resultado do Beveridge Report, que criou o NHS, estatizando o sistema de saúde na terra da rainha. A promessa, tanto nos EUA como no Reino Unido, é que o governo conseguiria ofertar os serviços de saúde (para veteranos ou para a população como um todo) a custo mais baixo que o sistema privado, diminuindo o peso sobre as finanças da população e permitindo que o país se reerguesse economicamente. Entretanto, a real inspiração dos programas eram as medidas socialistas que vinham sendo implementadas na Europa Oriental e defendidas por muitos políticos nos dois lados do Atlântico, inclusive por conselheiros próximos do presidente americano.
Todavia, a medida de FDR com maiores conseqüências no sistema de saúde foi algo que passa batido por muitos analistas e que é defendido por diversos políticos no Brasil e no mundo: a implementação de um sistema tributário diferenciado para benefícios trabalhistas concedidos na forma de serviços ou seguros de saúde. Durante os anos 40, o governo havia estabelecido tetos salariais para todas as categorias profissionais. A fim de contornar essa limitação e poder contratar melhores empregados, diversas empresas passaram a oferecer pacotes de benefícios que complementariam os salários: vales transporte, alimentação, moradia e planos de saúde. Em uma diretiva, o Internal Revenue Service (IRS) — a receita federal americana — definiu que planos de saúde pagos por empregadores seriam isentos de impostos, não sendo submetidos aos cálculos associados ao imposto de renda. Essa exclusão tributária levou à quase universalização, na década de 60, dos planos de saúde patrocinados por empregadores e a parcial destruição do mercado de seguros de saúde individuais. A medida está vigente até hoje e é a maior responsável pelas distorções que são vistas no mercado de saúde americano.
Fechando a década de 40, tivemos a presidência de Harry Truman. Ele, que sucedeu FDR após a morte do nova-iorquino, concorreu à reeleição em 1948 com uma plataforma que visava a criação de um seguro nacional de saúde, uma proposta que ele já vinha defendendo desde o começo de sua presidência. Todavia, o Congresso não levou adiante suas idéias e apenas alterou estruturas que já estavam estabelecidas nos programas do New Deal. Outro elemento importante da administração Truman foi a injeção de $4.6 bilhões de dólares dos pagadores de impostos no sistema de hospitais filantrópicos, aumentando a sua rede e sua presença no país.
Anos 50 e 60
As presidências de Eisenhower e Kennedy não adicionaram muitas coisas novas à equação do já complicado sistema de saúde americano, apenas ampliando programas existentes. Eisenhower, por exemplo, garantiu que o sistema de welfare estabelecido por FDR ficasse encrustrado na administração federal com a criação do Departamento para Saúde, Educação e Bem-estar Social, que na administração Carter passaria a se chamar Departamento para Serviços de Saúde e Serviços Humanos (Health and Human Services, HHS).

Na primeira fileira, da esquerda para a direita, estão os presidentes Kennedy, Johnson, Eisenhower e Truman.
Todavia, Lyndon Baines Johnson (LBJ) — presidente entre 1963 e 1969 — alterou significativamente o cenário do sistema de saúde criando dois novos programas a partir de emendas no Social Security Act: Medicare e Medicaid.
Influenciado pelas políticas de cunho social democrata da Europa e, em especial, pela New Left americana, os democratas originalmente desejavam implementar um sistema de saúde similar ao NHS britânico. Todavia, devido à resistência da população, o programa passaria a ser implementado por partes: inicialmente teríamos subsídios e regulamentação do sistema privado, posteriormente seria feita a estatização dos serviços.
Escolhendo dois grupos de interesse de grande apelo político como seus beneficiários — idosos e pobres –, o governo desenhou um sistema de saúde financiado pelos pagadores de impostos que ofereceria cuidados usando as redes privadas de hospitais e clínicas. Assim, criou-se o segundo maior programa de entitlements (direitos positivos) — em número de beneficiários — americano e o maior em gastos: o sistema de saúde público.
Cada Estado poderia escolher aderir ou não ao Medicaid, todavia o Medicare seria garantido pelo governo federal para todos os idosos independentemente da unidade da federação em que eles residem. Devido a grandes promessas de contrapartida pelo governo federal — a cada dólar despendido pela unidade da federação, o governo federal contribuiria com outro dólar –, todos os 50 Estados aderiram ao Medicaid, implementando regras de elegibilidade próprias e cobrindo uma rede maior ou menor de benefícios.
Juntamente à criação dos programas federais de saúde, o governo estabeleceu o órgão hoje em dia chamado Centers for Medicare and Medicaid Services (CMS). O CMS é uma autarquia federal responsável por criar diretivas de saúde a serem implementadas pelos Estados, por tabelar preço para o pagamento de serviços médico-hospitalares, e por autorizar a cobertura de procedimentos nas unidades de saúde. Por mais que as diretivas, as tabelas e as autorizações sejam obrigatórias apenas para os serviços contemplados pelos programas Medicare e Medicaid, praticamente todo provedor privado as utiliza como suas guias.
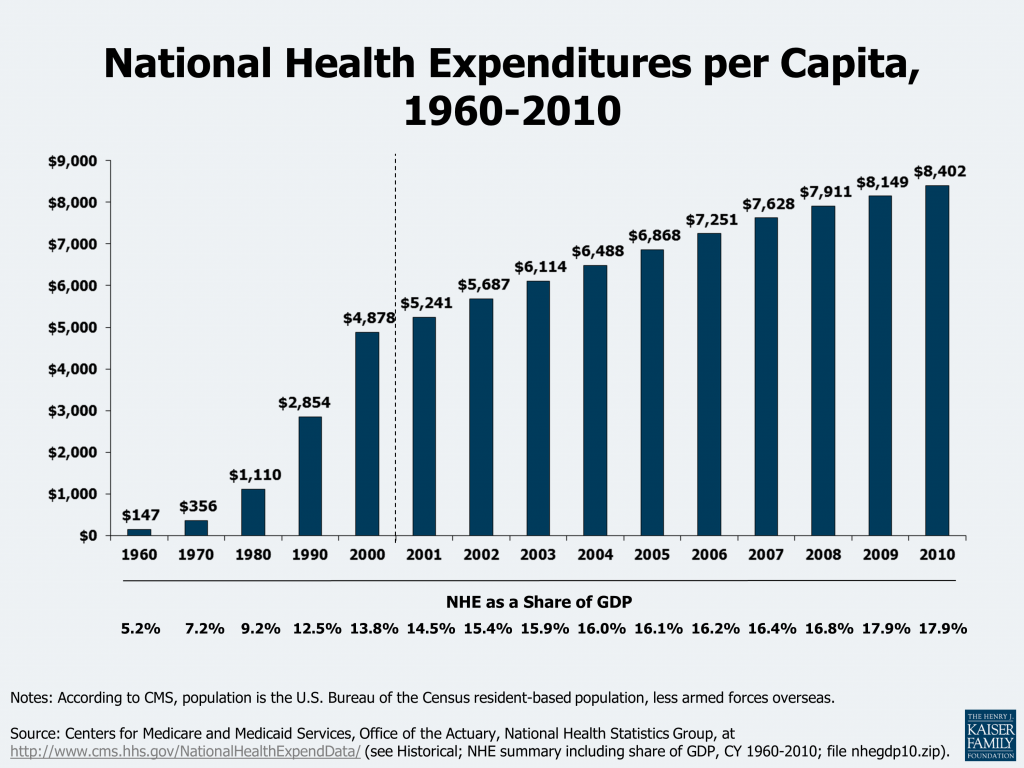
A criação de Medicare, Medicaid e do CMS completou a distorção do sistema de saúde americano iniciada com o tratamento tributário diferenciado a partir dos anos 40 dado aos planos de saúde contratados via empregadores, além das restrições do McCarran-Ferguson Act. Com isso, praticamente toda a população americana passou a ser atendida por um sistema de saúde regulado pelo governo: pobres foram para o Medicaid, idosos para o Medicare, adultos que estão trabalhando e suas famílias ficaram presos a planos de saúde corporativos. Por mais que não tenha implementado um sistema de saúde socializado como o NHS ou misto como o canadense (que data dos anos 80), os EUA assumiram uma política pública de saúde que fica no meio do caminho entre o sistema de Bismarck Suíço (apenas com planos privados, mas com regulações sobre gastos individuais e oferta de serviços) e o Alemão (com várias opções de planos estatais e muita transferência de renda para os mais pobres e idosos). Não à toa que os gastos cresceram astronomicamente no período de 1960 até o presente:
No próximo artigo, explicaremos as principais alterações legais no sistema de saúde americano a partir da presidência de Richard Nixon até a presidência de Barack Obama.
[1] CANNON, Michael F. and TANNER, Michael D. Healthy Competition: What’s holding back Health Care and How to Free It.
[2] Nos EUA, o ambiente regulatório em geral permite que produtos e serviços sujeitos a regras de uma entidade da federação sejam vendidos e licenciados em outra. Ou seja, uma pessoa que mora em Detroit pode comprar um produto que atenda às regulamentações Californianas ao invés daquelas do Michigan — por mais diferentes que elas sejam. Isso permite que indústrias se desenvolvam em localidades que apresentem um melhor ambiente regulatório, o que reduz custos e facilita acesso a bens e serviços.
No caso dos seguros de saúde, o que acontecia era simples: cada Estado tinha um nível de exigência diferente na questão da provisão mínima de serviços e da proteção financeira a ser dada aos pacientes. Todavia, uma pessoa que morava em Los Angeles podia comprar um seguro de saúde que atendesse às determinações aprovadas em Nebraska, e vice-versa, desde que achasse que aquele produto atendia sua vontade. Essa pessoa seria atendida por médicos californianos, em hospitais californianos, mas que receberiam pagamentos de acordo com a tabela de preços da seguradora do Nebraska. A decisão da Suprema Corte impediu que isso acontecesse, forçando as pessoas a comprarem apenas os serviços (e as regulamentações) que existiam dentro de seus Estados.